這是一個很有意思的病例,由上海市肺科醫院呼吸科的同仁發表在《中華結核和呼吸雜志》上,高熱的患者我們見多了,肺部團塊影的也見多了,高熱伴肺部團塊影的也不少見,但這一例估計不多見。筆者拜讀后有幾個問題跟大家一起學習。
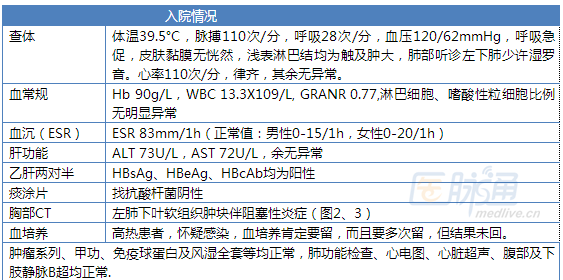
簡單說說病史:39歲女性患者,職業是超市洗滌部員工。因“發熱3周,咳嗽1周余”于2011年3月8日入院。入院前3周無明顯誘因出現發熱,體溫39°C左右,無規律,當時無咳嗽、咳痰、咯血、胸悶等不適。當地醫院給予抗感染等治療(具體不詳),體溫可恢復正常。入院前1周患者再次出現發熱,體溫38-40°C,午后發熱為主,伴盜汗乏力,陣發性咳嗽,少許白粘痰,無咯血等不適。遂轉至上海市某醫院就診,胸片提示左肺斑片影(圖1),診斷為“左肺炎”,先后給予左氧氟沙星、頭孢呋辛、阿奇霉素、頭孢噻肟等治療,癥狀無明顯改善,仍發熱,查G試驗38.44ng/L(cut off值為20ng/L),考慮合并肺部真菌感染,給予氟康唑口服治療仍有發熱,實在沒辦法,只好再往上級醫院轉,也就是本文作者所在單位(上海市肺科醫院)。
我們總結一下該病例特點:
(1)中年女性,起病時單純發熱,經抗感染后體溫曾降至正常,后再持續發熱
(2)既往體健,否認免疫缺陷病史
(3)查體有發熱,氣促,肺部聽診左下肺少許濕羅音,余無異常
(4)實驗室檢查提示血象偏高,血沉高,乙肝大三陽及轉氨酶升高
(5)胸部CT提示左下肺團塊樣病灶,軟組織密度,周圍見切跡
(6)外院多種抗生素治療效果不佳
插入筆者話:第一眼看這個病例,發熱為主而呼吸道癥狀不突出,認為需警惕有無傳染病可能,但結合血象、胸片、CT等,認為社區獲得性肺炎可能性大,苦于常規抗感染治療無效,為什么呢?是抗菌譜覆蓋不全?還是療程不足?還是診斷錯誤?畢竟肺炎的診斷必須排除肺結核、肺癌、非感染性肺間質性疾病等方可診斷(見下表)。

該例患者最突出的癥狀應該是發熱,而不是呼吸道癥狀,這是客觀存在的。所以鑒別時應該是“發熱查因”,而該患者經常規抗感染后曾有體溫下降,所以還是考慮感染性發熱可能,結合胸片、CT情況重點考慮細菌性肺炎。但是為什么外院給的抗感染治療卻療效欠佳呢?這是我們必須弄清楚的一個問題。
胸部CT提示左下肺后外基底段有團塊狀病灶,邊緣相對清晰,有切跡,有毛刺,中心少許低密度區,縱膈淋巴結無明顯腫大。單從影像學上來看,不能除外肺癌可能,而肺癌合并感染可以解釋高熱,所以也查了一系列腫瘤標志物,均正常。結核也是要考慮的,況且患者有午后發熱、盜汗等,但患者既往無相關病史,痰找抗酸桿菌陰性,且胸部影像學改變不是典型的肺結核改變,所以暫不支持肺結核。在外院查了G試驗陽性,該團塊狀病灶周圍似有暈征,提示需要除外侵襲性肺真菌病可能,但患者并非免疫抑制人群(也有不少正常人群發生侵襲性肺真菌病報道),且口服氟康唑治療無效,考慮真菌病可能不大,G試驗結果陽性不代表就是真菌感染,它容易受外界很多因素影響。有沒有肺膿腫可能?但患者咳嗽、咳痰不多,且都是一些白粘痰,沒有膿臭痰,肺腫塊無空洞,也不支持肺膿腫。
插入筆者話:光有目前的輔助檢查結果及理論知識來進行鑒別診斷似乎是不夠的,必須進行下一步檢查。患者仍在發熱,且肺部有腫塊。你會怎么做?
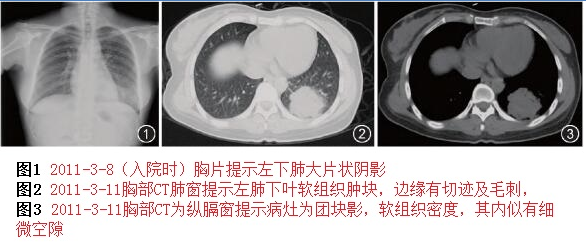
后面再逐步進行了支氣管鏡檢查、18F-脫氧葡萄糖(18-FDG)肺掃描,結果如下:

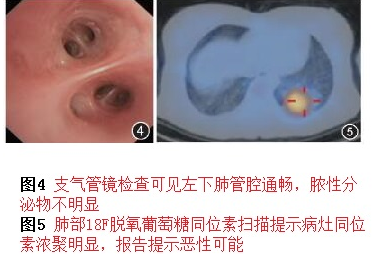
18FDG肺掃描在鑒別肺部良惡性疾病上有一定價值,但目前認為陰性預測值相對較高,陽性預測值不高,很多疾病包括血供豐富的肺炎、肺結核等都可能有陽性結果。但本例患者胸部CT具有很多惡性腫瘤特點,此次肺掃描陽性,實在不能排除肺癌可能。這時候有人提出要考慮隱源性機化性肺炎(COP)可能,但這類疾病的診斷前提是排除了所有已知疾病,特別是感染性疾病。COP的治療需要糖皮質激素,而感染性疾病單純用激素治療可能導致感染擴散和蔓延,故診斷COP需慎之又慎。
為了徹底明確腫物性質,接下來必須要拿到病理結果。
由于肺部腫瘤靠近胸壁,于是行經皮肺穿刺活檢,盡管穿刺抽取了大量細胞,也未發現惡性細胞,反而發現較多的炎性細胞如中性粒細胞和淋巴細胞,提示肺癌的可能性小。
此時另一邊傳來好消息:住院第5日,血培養結果出來了,提示腸膜明串珠菌乳脂亞種生長,兩次培養結果一致。藥敏結果顯示對哌拉西林他唑巴坦、左氧氟沙星均敏感。
插入筆者語:“腸膜明串珠菌”筆者是第一次聽聞,經查閱資料,腸膜明串珠菌乳脂亞種主要用于食品工業,用于制備奶制品,能發酵糖類產生多種酸和醇,具有高產酸能力、抗氧化能力和拮抗致病菌能力,在體外本菌并非致病菌,而是益生菌。但它進入到了血循環,就不正常了。
已經水落石出,原本無菌的血循環中發現細菌,且兩次血培養為同一種細菌,雖然呼吸道標本未培養出該細菌,但綜合所有資料分析,可以認為是一個血培養陽性的社區獲得性肺炎(CAP)。
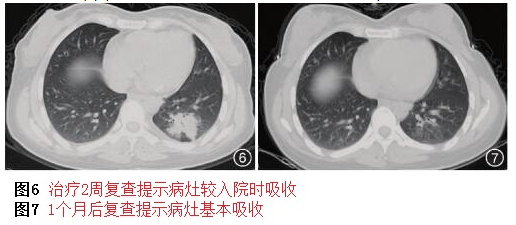
診斷清楚了,按照藥敏繼續抗感染治療。2周后復查胸部CT提示病灶部分吸收(圖6),癥狀消失,出院后繼續口服左氧氟沙星(0.5g/d,1周),1個月后隨訪,癥狀完全好轉,胸部更CT提示病灶大部分吸收,僅殘留少量纖維條索影(圖7)。
但還有幾個問題沒有弄清楚。
(1)最重要的問題是,患者既然是血培養為腸膜明串珠菌,且對左氧氟沙星敏感,為什么外院的抗生素方案效果欠佳呢?
作者也給我們解釋了,入院前外院雖然用了左氧氟沙星、頭孢噻肟等抗生素,但并沒有遵循PK/PD要求用藥,而且用藥時間不夠長。具體怎么用法原文沒有提及,反正就是不規范的意思。不妨看看我們的身邊,是否仍有人在qd(每日1次)使用β內酰胺類抗生素(時間依賴性),而氟喹諾酮類(濃度依賴性)卻bid(每日2次)在用?但國內有部分廠家的左氧氟沙星注射液說明書也注明是bid使用,其中原因值得探討。入院后作者經驗性給予了哌拉西林他唑巴坦和左氧氟沙星抗感染治療,并且根據PK/PD特點分別按照時間依賴性抗生素和濃度依賴性抗生素的應用要求使用,發熱高峰有降低趨勢,至入院第10日,體溫已逐步降至正常,癥狀也逐步好轉。這充分說明了根據抗生素的PK/PD特性使用非常重要。還有一個原因,作者沒有提及的(筆者自己的猜測),可能是入院后使用的都是進口藥,比如作者是用了特治星和可樂必妥,從療效上來講,與國產的肯定有區別。
(2)患者為什么會有腸膜明串珠菌感染?
自然界中有許多微生物,有些對我們是有利的,是正常微生物群,通常稱為正常菌群,但當正常菌群與宿主間的生態平衡失調時,不致病的正常菌群就會成為機會致病菌而引起宿主發病。本例中腸膜明串珠菌就是這種情況。這是非常少見的CAP病原體。原文作者在考慮這種非致病菌引起的肺炎是否與患者的工作環境有關?(患者是一個超市洗滌部員工)。而且我們通常的肺炎影像學改變多是浸潤影,很少是腫塊樣改變,這容易讓人誤以為是腫瘤、結核或者真菌感染等。
(3)關于血培養的問題
本例患者高熱,一入院就留取了血培養,而且是多次多點采血進行血培養,尤其是體溫上升時。不可否認,血培養陽性對于診斷居功至偉!同時原文作者似乎在暗示,體溫上升時采血陽性率更高,這也是我們臨床上的習慣做法,但實際情況真是如此嗎?為什么會提出這個問題,因為筆者在臨床上有過這樣的經歷:同一個懷疑感染的病人,高熱的時候抽血培養是陰性,反而沒發熱的時候抽的血培養是陽性。而且不僅一次如此。
最近,北京協和醫院的幾位醫生在《協和醫學雜志》上發表的“抽取血培養的最佳時機”一文認為:發熱在預測血流感染中的重要性遠不及想象的高,甚至很多時候可能對預測菌血癥存在與否毫無意義。國內很多醫療機構的臨床常規規定體溫達到38.5°C及以上需要留取血培養,國外曾被設定為38.3°C。但綜合很多研究,并未發現體溫38.3°C或38.5°C是啟動血培養檢查的最佳體溫閾值,也并非體溫閾值設定越高,血培養的陽性率就越高。抽取血培養的最佳時機需要結合疾病特點和患者除體溫外的其他臨床表現特征綜合考慮。
綜上,我們似乎應當重新審視什么時候去抽取血培養的問題。時機不是唯一的,同樣重要的是每次留血培養時要留取2-4組,每個血培養瓶要有10-30ml血液,這么多次多點多量的做法是為了提高陽性率,就好比我們留取胸水培養時,你留取10ml和100ml的概念是完全不一樣的。
參考文獻
1.徐金富.李惠萍等.高熱三周并肺部團塊影.中華結核和呼吸雜志.2014
2.沈愷妮.蔡倩倩等.抽取血培養的最佳時機.協和醫學雜志.2015