病例資料
患者男性,53歲,因“消瘦伴納差半年”入院。
患者于2013年底逐漸出現消瘦、納差,近期精神欠佳、體力正常,體質量近半年減輕約10kg。2014年3月外院胃鏡示:胃竇炎;腸鏡示:慢性結腸炎;腹部彩超示:肝周腹膜上減低回聲結節,腹腔及腹膜后多發淋巴結腫大,腹腔積液,肝臟實性小結節;糖類抗原(CA)測定:CA19-93.33U/ml,CA125 173.4U/ml,CA15-342.85U/ml。
于2014年5月轉入本院,查體:全身淺表淋巴結未捫及腫大,雙肺呼吸音清,未聞及干濕音;腹軟,無壓痛、反跳痛、肌緊張,移動性濁音陰性,雙下肢不腫。血、尿、便常規均未見異常;結核桿菌干擾素釋放試驗陽性;血沉24mm/h;胸部平片及CT均未見異常。
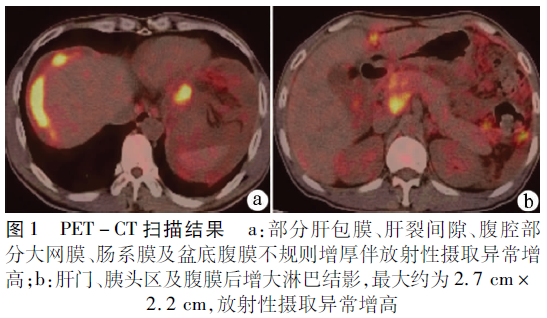
PET-CT示:(1)部分肝包膜、肝裂間隙、腹膜部分大網膜、腸系膜及盆底腹膜不規則伴2-氟-2-脫氧-D-葡萄糖代謝異常增高;(2)肝門、胰頭區及腹膜后增大淋巴結影伴FDG代謝異常增高;腹盆腔少量積液,考慮為惡性病變可能(圖1)。
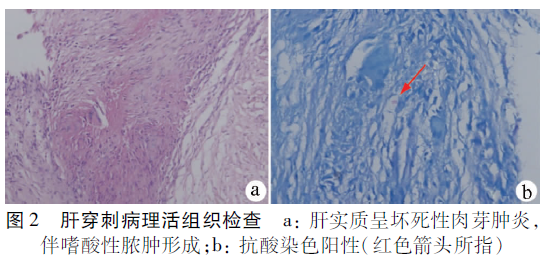
肝穿刺病理活組織檢查示:肝壞死性肉芽腫性炎,伴嗜酸性膿腫形成,特殊染色:PAS陰性、抗酸陽性(圖2)。
診斷為:肝結核,給予異煙肼、利福平、吡嗪酰胺及乙胺丁醇方案進行抗結核治療。治療1年后復查腹部B超提示肝周腹膜結節、腹腔及腹膜淋巴結腫大消失,肝臟未見異常。
討論
據世界衛生組織的數據顯示,2012年全球新發結核病例達0.86億,0.13億患者因感染結核死亡,其中肝結核感染比例<0.5%,為臨床極為少見病例。
該患者最初被誤診為轉移性肝癌,通過肝穿刺活組織檢查確診。由于肝組織環境相對缺氧,不利于結核分支桿菌生長,因此肝臟是一個極少見的結核感染器官,在1858年由英國醫生Bristowe首次報道,1905年Rolleston與McNee醫生將肝結核分為粟粒狀和孤立樣肝結核,最常見的為肝臟彌漫性受累,也可呈局部病灶。肝結核是活動性結核表現之一,通常繼發于肺結核或腸結核后,原發性肝結核在免疫功能正常人群中是極為少見的疾病。
Hsieh等報道了1例局部舌癌患者,影像學發現肝臟多發占位,但經肝穿刺證實為肝結核;人類免疫缺陷病毒(HIV)感染是易引發肝結核的另一重要因素,Bendayan等報道了1例HIV患者長期發熱及肝腫大,肝穿刺活組織檢查顯示為非壞死性肉芽腫,診斷為HIV感染合并肝結核;Rodriguez-Framil等報道1例合并HIV、HBV及HCV感染患者接受肝移植后,發生肝結核性膿腫,該患者接受異煙肼、乙胺丁醇、吡嗪酰胺及莫西沙星四聯療法安全有效。本例患者既往史無惡性腫瘤、HIV感染及免疫抑制劑應用,無肺結核、腸結核,因此尚不清楚導致其肝結核的原因。
大多數肝結核肉芽腫組織通常靠近匯管區,肝功能輕微受損,肝功能檢測主要以ALP升高、而轉氨酶正常或輕度升高為表征。大多數患者癥狀輕微或無癥狀,臨床表現主要有輕度發熱、右上腹痛、肝腫大、乏力、盜汗等,與惡性腫瘤相似缺乏特異性癥狀,因此容易被誤診為肝癌。血液供應豐富的肝門部,是結核易感染部位,當結核桿菌入侵和壓迫膽管時可引起黃疸,導致門靜脈纖維化,形成門靜脈高壓癥">門靜脈高壓癥或膽道出血,另外類似于膽管癌的肉芽腫局部壓迫門靜脈狹窄也可形成門靜脈高壓,此類患者容易被誤診為肝門膽管癌;也可因高鐵蛋白血癥曾被誤診為成人Still病。若診斷及時、治療合適,肝結核則為預后良好的疾病,但如若不能正確診斷,也可能會導致致命的后果。
除病史、臨床表現、實驗室檢查及病理活組織檢查外,影像學檢查對肝結核具有一定的診斷價值。CT是最常用的診斷方法之一,對于孤立性肝結核,CT平掃顯示非鈣化低密度結節,打入造影劑后,結節的中心無強化,且其密度比周圍肝組織相對較低,結節周圍輕度強化;與周圍肝組織相比,磁共振成像T1加權像表現為低信號結節,其邊緣仍為低信號,T2加權像為高信號結節及相對低信號的邊緣。對于粟粒樣肝結核,CT影像上呈多個粟粒樣結節和低密度影,無增強信號,各個結節邊緣可有輕微強化。B超顯示為圓形低回聲區,無特殊性。肝結核在PET-CT中表現為肝臟病灶部位強烈的彌漫性FDG攝取,但與原發性肝癌、轉移性肝癌區別較小,容易導致誤診。本例患者因消瘦伴納差半年,經B超和PETCT檢查后,被誤診為肝臟腫瘤,行肝穿刺后才確診為肝臟及腹膜后結核。由于此類患者影像學上酷似肝癌,往往導致誤診。
綜上,本文報道了1例罕見的肝臟、腹膜后結核病例,并對肝結核發病率、發病機理、臨床表現、影像學和病理特點及治療等進行了文獻復習與總結,為肝結核診斷提供一定的依據。