一例術中特急性遲發性上矢狀竇硬膜外血腫致惡性腦膨出病例分析
患者女,年齡35歲。因車禍致頭部外傷2 h入院。神志基本清楚,GCS評分13分,雙側瞳孔直徑2.5 mm光反應靈敏,頸部有抵抗,四肢肌力、張力正常,生理反射正常存在,病理反射未引出。右側顳枕部有頭皮挫傷。首次CT示左側少量硬膜下血腫伴左額葉腦挫傷,中線居中,冠狀縫哆開。入院4 h患者意識下降為GCS評分10分,復查CT左額葉腦挫傷、腦內血腫明顯擴大,占位效應明顯,但未見硬膜外血腫(圖1)。
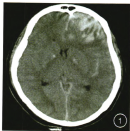
圖1術前CT示右額腦挫裂傷,占位效應明顯,術前未見硬膜外血腫
全麻下行左側開顱探查血腫清除術,術中取左額顳“?”切口,術中清除左額葉腦挫傷、腦內血腫約50 ml。當手術進行約1.5 h,突然出現腦膨出,腦組織被推移出骨緣約2 cm,硬膜外大量靜脈血涌出,立即行床邊CT檢查示遲發性上騎跨矢狀竇硬膜外血腫,血腫量約150 ml(圖2)。
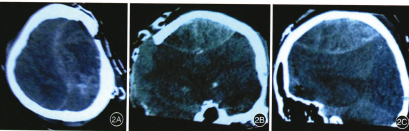
圖2術中腦膨出復查CT示特急性遲發性上騎跨矢狀竇硬膜外血腫A.軸位片:B.冠位片;C.矢位片
立即再次手術,在原切口做一平行冠狀縫的橫切口,上下翻開皮瓣,在矢狀竇兩側鉆孔,形成骨瓣。術中見冠狀縫哆開,出血為廣泛的矢狀竇滲血,出血兇猛,術中用明膠海綿覆蓋出血點,后取枕部自體筋膜一張,根據出血范圍選擇筋膜大小,將自體筋膜覆于明膠海綿之上,后將其縫合在硬腦膜上,并保持一定的張力。骨瓣復位。再次返回左側清除血腫,止血關顱,術后復查CT示血腫清除干凈(圖3,4)。治療2個月出院,出院GCS 15分。
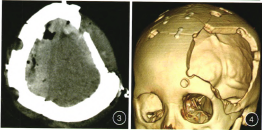
圖3(矢位片)術后復查CT示硬膜外血腫清除干凈;圖4(術后復查顱骨三維CT片示骨瓣復位情況
討論
創傷性上矢狀竇硬膜外血腫是硬膜外血腫的特殊類型,臨床上較少見。術中出血猛、病死率高上矢狀竇損傷死亡率高達41%。其臨床病情常常急劇惡化,危及生命。國內外有很多這類患者的文獻報道,但病例還是小樣本為多,治療也各有其個性化的特點。國內外文獻報道上矢狀竇硬膜外血腫均是術前診斷明確,然后根據不同的情況給以處理。但顱腦損傷患者開顱術中特急性遲發性上矢狀竇硬膜外血腫并致惡性腦膨出未見報道。重型顱腦傷患者術中腦膨出在臨床上越來越受到重視,因其在治療上較棘手,病死率較高。
以前作者探討過關于硬膜外血腫導致的腦膨出,其中之一的原因是對側著力部位遲發硬膜外血腫,但腦膨出的速度、程度較矢狀竇區硬膜外血腫輕,另一種是竇匯區硬膜外血腫導致惡性腦膨出,相對于上矢狀竇硬膜外血腫而言竇匯區硬膜外血腫更常見,可能因患者枕部著力的機會更多。此種出血原因是一側血腫清除術后壓力填塞效應消失有關。Becke等認為開顱術中遲發性顱內血腫的產生與壓力填塞效應的減輕和消失有關。有些降低顱內壓的因素增加對側遲發性硬膜外血腫風險。所以我們強調逐步剪開硬腦膜的做法,在一定程度上起到控制性降壓的作用,有減緩竇匯區硬膜外血腫發生的可能。
此類患者特點(1)手術前CT檢查可會發現對側有頭皮血腫或骨折或骨縫的哆開、但未發現硬膜外血腫,均為手術過程中發現惡性腦膨出,后復查CT發現血腫;(2)術中腦膨出的速度相當驚人,一般剛開始手術腦壓正常、腦質地軟,當術中發現腦組織有膨出時,想在處理時可能已經來不及了,腦組織將呈爆發式的膨出。大部分病人硬膜外有大量的靜脈血涌出。而在切口選擇上應用骨瓣成型術,作者認為骨瓣形成有以下優點:(1)因骨瓣足夠大能使出血點完全暴露;(2)骨瓣可以復位,保留了解剖結構,使硬膜盡量貼近骨瓣,并可將骨瓣打洞,把硬腦膜懸吊于骨瓣之上能起到加固止血的作用;(3)因出血顱骨與硬腦膜已經分離,骨瓣形成不會加重靜脈竇的損傷。我們骨瓣成型術,出血點完全暴露在術野,后用明膠海綿壓迫止血,因竇匯及矢狀竇區為廣泛的滲血,電凝是止不住的。
用明膠海綿覆蓋出血點,后取枕部自體筋膜一張,根據出血范圍選擇筋膜大小,將自體筋膜覆于明膠海綿之上,后將其縫合在硬腦膜上,并保持一定的張力。我們將其命名為“補丁”加壓修補法,此方法在我們報道的術中竇匯區遲發硬膜外血腫致急性腦膨出的治療中得到驗證是有效的。以前我們處理這種病入可能是切除膨出腦組織快速關顱,要不就是死于出血性休克。以往對這類患者處理經驗不足,但隨著術中CT等科技的進步及臨床經驗的增加,只要積極快速的處理,這類病人的預后也將進一步改善。